«Вершина персонализированной медицины»: в России начали использовать вакцину от рака «Неоонковак»
Первый пациент получил персонализированную онковакцину, разработанную в России. Препарат «Неоонковак» — это мРНК-вакцина, которая разрабатывается для каждого больного с учётом генетических характеристик его опухоли. Первым пациентом стал 60-летний житель Курской области с диагнозом меланома кожи. В его случае медики рассматривают вакцину как средство контроля над заболеванием.
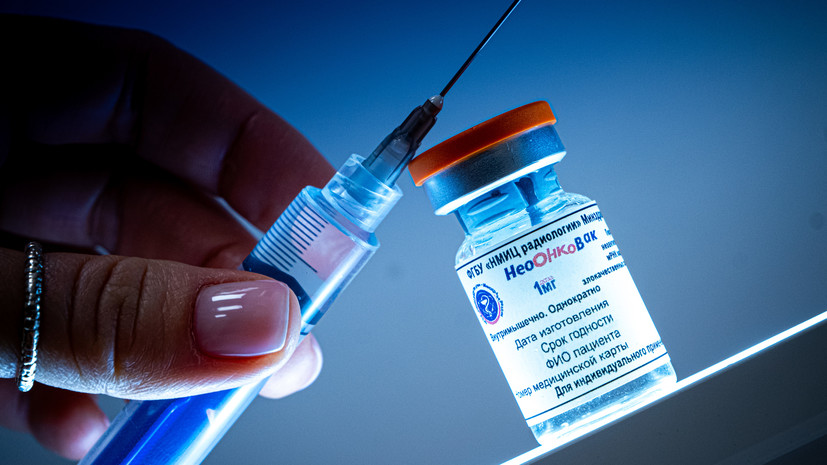
- Персонализированная мРНК-вакцина «Неоонковак»
- © Пресс-служба Минздрава России
Первый пациент в России получил отечественную персонализированную мРНК-вакцину для лечения рака. Об этом сообщили в пресс-службе Министерства здравоохранения. Препарат «Неоонковак» впервые в клинической практике применили сотрудники Московского научно-исследовательского онкологического института имени Герцена — филиала НМИЦ радиологии.
В разработке вакцины участвовали специалисты НМИЦ радиологии совместно с коллегами из НИЦЭМ имени Гамалеи.
«В нашей команде есть Институт системного программирования — это лучшие математики, поэтому лучшие программные решения мы также внедрили в эту разработку», — рассказал директор НИЦЭМ имени Гамалеи, академик РАН Денис Логунов.
Он также обратил внимание, что на территории Центра Гамалеи функционирует комплекс по производству мРНК-вакцин — как от онкологических, так и от инфекционных заболеваний.
Содержимое
Уникальное решение для каждого пациента
«Неоонковак» — персонализированная мРНК-вакцина. Она разрабатывается для конкретного пациента с учётом молекулярно-генетических характеристик его опухоли. На данный момент вакцина применятся для лечения неоперабельной или метастатической меланомы кожи у взрослых пациентов. Препарат вводится до десяти раз: на 1-й, 8-й, 15-й дни с эскалацией дозы и далее один раз в три недели.
Как сообщается на сайте НМИЦ радиологии, создание персонализированной вакцины занимает 3—4 месяца. Указывается, что «Неоонковак» подойдёт больным без метастазов в головной мозг после хирургического вмешательства (или если оно только планируется), а также если пациент не получал противоопухолевого лекарственного лечения.
«Применять метод можно в двух ситуациях. Первый — это так называемая вторичная профилактика: когда опухоль удалена хирургически и болезни в теле уже нет, мы вводим вакцину, чтобы обучить иммунитет лучше «видеть» клетки этой опухоли и тем самым снизить риск рецидива. Второй режим применения — когда у пациента уже есть метастазы. Здесь вакцина выступает дополняющим методом: она усиливает эффект ингибиторов контрольных точек», — отметил в беседе с RT врач-онколог, к.м.н., директор департамента клинических исследований ГК «Медскан», лидер группы по меланоме, опухолям кожи и саркомам, эксперт телеканала «Доктор» Игорь Утяшев.
Учёный подчеркнул, что вакцинотерапия онкологии была известна давно, однако с 2010 года она оказалась в центре внимания научного сообщества в связи с развитием современной иммунотерапии.
Благодаря информации о специфических антигенах вакцина «Неоонковак» позволяет сформировать направленный противоопухолевый иммунный ответ. Организм пациента сам распознаёт и атакует клетки опухоли — в том числе микроскопические очаги.
«Вместо того чтобы вводить пациенту готовый опухолевый белок, мы вводим код для его создания — мРНК. В нашем организме есть свои «3D-принтеры» — рибосомы. Они считывают этот код и начинают сами «печатать» нужный белок внутри организма. Иммунная система видит этот белок и начинает генерировать ответ против опухоли… Это вершина персонализированной медицины: мы не лечим «рак вообще», мы изучаем геном опухоли конкретного человека и создаём уникальное решение именно под его болезнь», — объяснил Игорь Утяшев.
«Если стандартное лечение недостаточно эффективно»
Как сообщили в Минздраве, пациент, который первым получил «Неоонковак», — 60-летний житель Курской области. В 2021 году у него выявили меланому кожи и провели хирургическое лечение. Однако в 2025-м врачи выяснили, что болезнь прогрессирует. Мужчине вновь сделали операцию, в настоящий момент он получает иммунотерапию.
- Обследование новообразований кожи
- Gettyimages.ru
- © urbazon
Отмечается, что в данном случае возможности привычных методов крайне ограничены, и не исключено, что заболевание будет прогрессировать в дальнейшем. Медики надеются, что применение мРНК-вакцины позволит установить контроль над процессом.
«Персонализированные мРНК-вакцины против меланомы — это логичное развитие иммунотерапии, уже доказавшей свою эффективность при этом типе рака… Они почти всегда применяются не отдельно, а в комбинации с ингибиторами контрольных точек или другими методами, особенно если стандартное лечение недостаточно эффективно», — отметила в беседе с RT генетик Национального центра генетических исследований (Mygenetics) Анастасия Сивакова.
Путь к пациенту
Разрешение на использование вакцины, разработанной Центром имени Гамалеи и Центром онкологии имени Блохина и производимой в Центре радиологии Минздрав РФ выдал в ноябре 2025 года.
В декабре 2025-го занимавший пост директора НИЦЭМ имени Гамалеи (ныне научный руководитель НИЦЭМ) Александр Гинцбург рассказал, что в спецподразделении центра выпустили три тестовые партии вакцины, но они были предназначены не для введения пациентам, а для проверки оборудования и постановки контроля. Эта процедура позволила подтвердить, что вакцина соответствует необходимым требованиям.
В феврале 2026 года в НМИЦ радиологии сообщили, что персонализированные вакцины находятся на стадии производства.
Доклинические успехи и профессиональная гордость
По словам Александра Гинцбурга, эффективность препарата «Неоонковак» в доклинических исследованиях на животных составила порядка 90%. Вместе с тем, врач-онколог, к.м.н. Вадим Гутник призвал воздержаться от поспешных выводов на данном этапе.
«Прежде чем давать комментарии, я бы дождался хотя бы промежуточных результатов… Это не то что изначальный скепсис, а просто мы в онкологическом сообществе не любим говорить «гоп», пока не перепрыгнем. Поэтому пока рано это комментировать», — заявил эксперт в беседе с RT.
- Введение вакцины внутримышечно
- Gettyimages.ru
- © kuniharu wakabayashi
Анастасия Сивакова раскрыла, о чём свидетельствуют впечатляющие цифры доклинических исследований и какие перспективы разработка открывает для пациентов.
«Важно понимать, что заявления о 90% эффективности пока относятся в основном к доклиническим данным или ранним фазам исследований. В клинике мРНК-вакцины скорее не заменят существующие подходы, а расширят арсенал онкологов: они усиливают иммунный ответ и могут улучшать результаты уже применяемой терапии», — пояснила эксперт.
По мнению Игоря Утяшева, направление исследований можно считать перспективным, однако первых результатов можно ожидать через 1—3 года. Тем не менее, считает эксперт, успехи отечественных специалистов свидетельствуют о том, что страна не отстаёт от мировых трендов.
«Тот факт, что в России впервые применили этот передовой метод, — огромная честь и повод для профессиональной гордости… Работа в этом направлении даёт нам серьёзный научный задел и открывает доступ к самым перспективным технологиям лечения рака», — подчеркнул Утяшев.
Как сообщил журналистам министр здравоохранения России Михаил Мурашко, применение вакцины в клинической практике — финальный этап работы по включению препарата в программу государственных гарантий, и в скором времени технология станет доступной для российских пациентов, нуждающихся в подобных решениях.
«Это не панацея, но дополнительный инструмент в руках врачей-онкологов», — добавил Мурашко.






